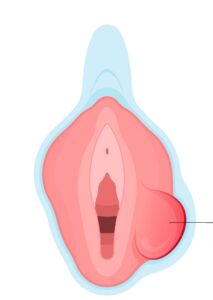
O corrimento vaginal uma queixa comum no consultório ginecológico, gerando dúvidas e preocupações em muitas mulheres.
Embora seja normal que a vagina produza secreções, alterações no volume, cor, cheiro ou consistência podem indicar que algo está fora do equilíbrio.
Médica que cuida de corrimento vaginal
A Dra. Giulia Cerutti é ginecologista com ampla experiência no tratamento de corrimento vaginal, e já ajudou diversas mulheres com esta condição.
A Dra. Giulia entende o quanto é frustrante lidar com o corrimento vaginal constante e a sensação de que nenhum tratamento traz resultados duradouros.
Ao invés de simplesmente prescrever pomadas e remédios, ela vai atrás da causa do problema, oferecendo um diagnóstico preciso. E mais: ela vai te acompanhar em cada etapa do tratamento, garantindo que o corrimento vaginal não volte e que você finalmente conquiste a cura de forma eficaz.
Chega de tratamentos que não funcionam! Agende sua consulta e descubra o tratamento que realmente vai fazer a diferença para você.
Formada em Medicina pela Universidade Federal do Espírito Santo e em Ginecologia e Obstetrícia pelo Hospital Pérola Byington, a Dra. Giulia tem mais de 10 anos de experiência cuidando da saúde íntima de mulheres de várias idades.

Veja algumas opiniões de pacientes que já se consultaram com a Dra. Giulia:
EXCELENTETrustindex verifica se a fonte original da avaliação é Google. A Dra Giulia foi muito atenciosa e a consulta foi excelente, esclarecendo todas as minhas dúvidas, explicando de forma detalhada sobre tudo e realizando novos exames. E o atendimento diferenciado já começou desde o momento do agendamento, com a Thainá, que foi muito gentil e atenciosa. Parabéns pelo profissionalismo e atendimento humanizado.Trustindex verifica se a fonte original da avaliação é Google. A Dra. Giulia é muito atenciosa, tirou todas as minhas dúvidas durante a consulta, fiquei mais de 1 hora em sua sala. Nunca uma médica me deu tanta atenção. Realizei colposcopia em seu consultório e não senti nenhuma dor, foi tranquilo. Eu amei o atendimento! Não largo mais essa médica! 😊Trustindex verifica se a fonte original da avaliação é Google. A Dra Giulia é ótima!!! Explica tudo com muita clareza, tato e paciência. Sem contar o Nível de conhecimento e domínio sobre um assunto tão sério e delicado quanto o HPV.Trustindex verifica se a fonte original da avaliação é Google. Dra Giulia é uma profissional incrível, muito atenciosa, tira todas as dúvidas, deixa a paciente à vontade...faz questão de explicar tudo muito detalhadamente, atende com excelência! Gratidão... Super recomendo! O atendimento pelo whatsapp também foi perfeito e com muita gentileza, meus agradecimentos à Thainá, super atenciosa....Trustindex verifica se a fonte original da avaliação é Google. Dra. Giulia maravilhosa. Super atenciosa e nos deixou super tranquilas em relação ao procedimento. Gostaria também de agradecer a Tainá que nos atendeu super bem, desde o primeiro atendimento, explicando e tirando todas as dúvidas. Super recomendo!Trustindex verifica se a fonte original da avaliação é Google. Passei em consulta com a Dra Giulia, e estou muito satisfeita, desde o atendimento telefônico, com a Tainá, que percebeu que meu problema era grave e rapidamente disponibilizou um horário. Quando meu marido e eu chegamos, fomos acolhidos, a Dra nos atendeu no horário, foi muito bom. Sei que meu problema deu mais trabalho do que de costume, mas ninguém deixou de me acolher. Agradeço a vocês e desejo que cresçam muito, cada vez mais. Logo volto para o laser e pretendo ficar acompanhando com a Dra. Mais uma vez, obrigada!Trustindex verifica se a fonte original da avaliação é Google. A Dra Giulia é uma GO incrível! Além de ser extremamente competente na sua área de atuação, me deixou muito confortável , foi bastante acolhedora e respondeu a todas as minhas dúvidas! O cuidado vai desde a marcação de consulta, a chegada no consultório e a recepção super acolhedora pela secretária Tainá, o atendimento que considera as questões físicas e subjetivas, até o momento pós-consulta!Trustindex verifica se a fonte original da avaliação é Google. Foi a melhor consulta com ginecologista que já fui. Ambiente confortável e sem pressa. Ela explicou o meu caso com muita delicadeza e clareza. Comecei acompanhando pelo Instagram, e de lá, já aprendi muitas coisas! Fiz alguns exames com ela tbm e pretendo continuar o tratamento e consultas de rotina. Nota 10! Que eu tenha a sorte de achar outros especialistas na minha vida como a Dra. Giulia!

Sumário
- Médica que cuida de corrimento vaginal
- O que é a microbiota vaginal?
- O que influencia o corrimento vaginal?
- Como é feito o diagnóstico do corrimento vaginal?
- Por que a microscopia é importante para o diagnóstico do corrimento vaginal?
- Vaginose bacteriana
- Candidíase
- Vaginose citolítica
- Tricomoníase
- Vaginite aeróbia
- Está sofrendo com corrimento vaginal?
- Você também pode se interessar por:
- Leia mais:
O que é a microbiota vaginal?
Antes de falarmos sobre corrimento vaginal, precisamos entender o que é a microbiota vaginal.
A microbiota vaginal é formada por um conjunto de micro-organismos que convivem em equilíbrio para manter a saúde da vagina.
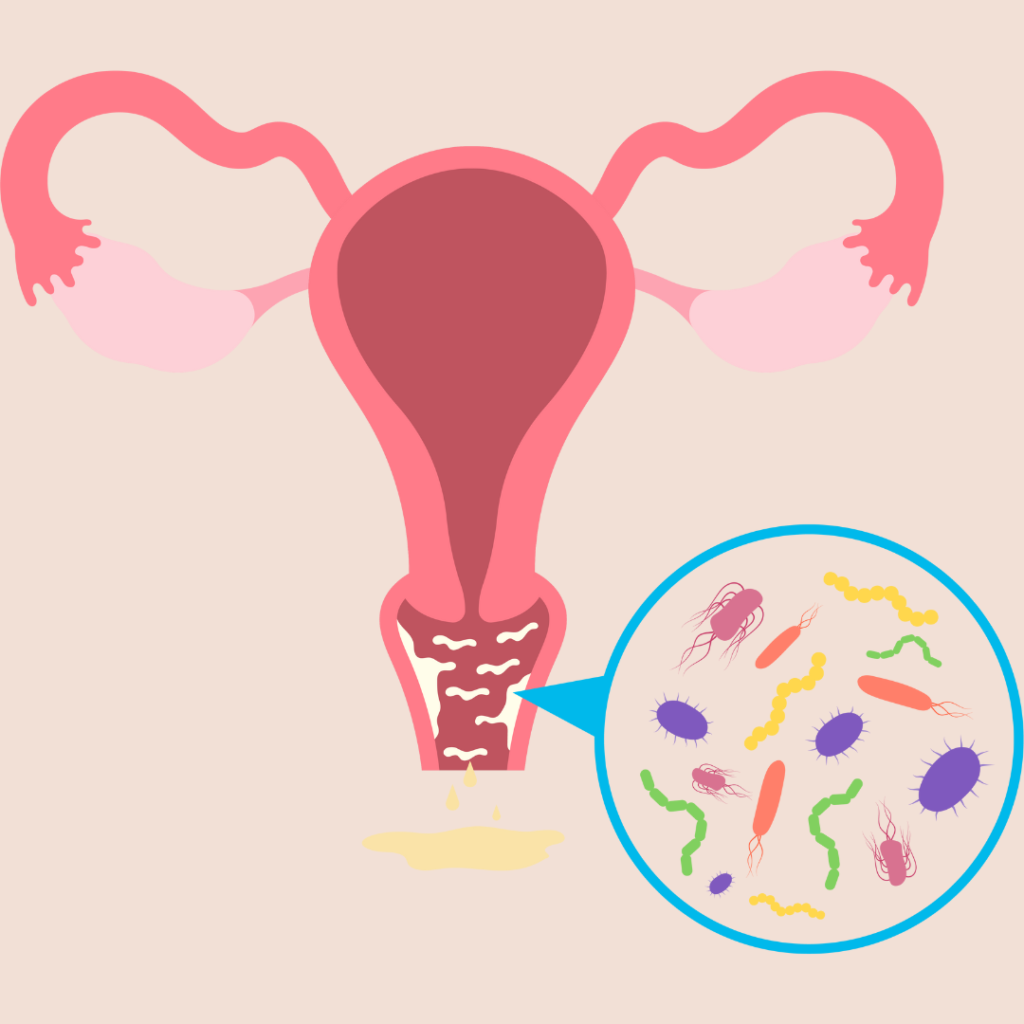
Os lactobacilos são os principais “moradores” dessa região, e sua função é muito importante: eles ajudam a manter o ambiente ácido, com um pH em torno de 3,8 a 4,5, criando uma barreira natural contra micro-organismos que podem causar infecções.
Em menor quantidade, outros micro-organismos também estão presentes, mas sem causar problemas quando o equilíbrio é mantido.
Essa harmonia é essencial para a saúde íntima e pode ser afetada por fatores como uso de antibióticos, alterações hormonais ou higiene inadequada.
O que influencia o corrimento vaginal?
A vagina é um ambiente complexo, onde um delicado equilíbrio de microorganismos é mantido. Alterações nesse equilíbrio podem levar ao aparecimento de corrimento vaginal. Veja como os fatores listados podem contribuir:
- Fatores genéticos: Algumas mulheres têm maior predisposição genética a desequilíbrios na microbiota vaginal.
- Status hormonal: A condição ideal para a vagina ter uma flora saudável acontece quando ela tem uma boa quantidade de estrogênio, que é mais comum em mulheres em idade fértil.
- Higiene íntima: Tanto a falta quanto o excesso de higiene podem prejudicar a microbiota vaginal e causar corrimento vaginal. Produtos irritantes ou duchas vaginais, por exemplo, desequilibram o pH vaginal.
- Práticas sexuais: Relações sexuais desprotegidas ou múltiplos parceiros sexuais podem desestabilizar a microbiota vaginal.
- Doenças de base: Diabetes, imunossupressão e doenças autoimunes são exemplos de condições que podem predispor a infecções.
- Uso de medicamentos: Antibióticos, corticoides e imunossupressores alteram o equilíbrio vaginal, aumentando o risco de corrimento vaginal.

Como é feito o diagnóstico do corrimento vaginal?
Para fazer um diagnóstico correto do corrimento vaginal, precisamos fazer uma anamnese bem detalhada, um exame físico minucioso e, por fim, a análise microscópica da secreção vaginal.
Vamos esmiuçar cada um destes passos adiante.
Primeiro passo: anamnese
Ao atender uma paciente com corrimento vaginal, o primeiro passo é fazer uma anamnese detalhada, ou seja, uma conversa cuidadosa para entender o histórico e os sintomas.
É importante investigar possíveis fatores desencadeantes para o corrimento vaginal, como uso recente de antibióticos, roupas muito apertadas ou estresse. Também é essencial perguntar sobre antecedentes de alergias (atopia) e infecções sexualmente transmissíveis (IST).
Detalhar a rotina da paciente é crucial: entender como é sua higiene íntima, como ela cuida da menstruação e até como são suas práticas sexuais, sempre de forma respeitosa e sem julgamentos.
Essas informações ajudam a identificar a causa do corrimento e orientar o tratamento adequado.
Segundo passo: exame físico
O segundo passo para avaliar o corrimento vaginal é realizar o exame ginecológico. Nesse momento, o médico avalia cuidadosamente toda a região íntima.
Primeiro, observa a vulva e a pele do períneo, verificando se há alterações, como irritações, feridas ou outros sinais incomuns.
Em seguida, utiliza-se o espéculo, um instrumento que permite visualizar o interior da vagina e o colo do útero. Isso ajuda a examinar o corrimento vaginal de forma detalhada, analisando sua cor, textura e cheiro.
Durante o exame, também se verifica se há outros achados, para ter uma visão completa e planejar o melhor tratamento.
Terceiro passo: microscopia
O terceiro passo para avaliar o corrimento vaginal é realizar a microscopia de secreção vaginal.
A microscopia de secreção vaginal é o método mais eficiente para o diagnóstico do corrimento vaginal.
Durante esse exame, uma amostra do corrimento vaginal é coletada e analisada sob o microscópio para identificar alterações nas células, presença de microrganismos (como fungos, bactérias ou protozoários) e outros sinais de infecção.
Por fim, outros exames complementares podem ser solicitados, como culturas e testes moleculares, especialmente em casos de infecções recorrentes ou resistentes ao tratamento.

Por que a microscopia é importante para o diagnóstico do corrimento vaginal?
Fazer diagnósticos do corrimento vaginal com base apenas na anamnese e no exame físico é insuficiente em 60-70% dos casos, levando a consequências significativas.
Sem um diagnóstico preciso, mulheres sem infecção podem receber tratamentos desnecessários que desestabilizam a flora vaginal saudável, criando condições para novos problemas.
Por outro lado, mulheres com infecção podem ser diagnosticadas de forma errada, recebendo tratamentos inadequados.
Esses erros podem gerar um ciclo de frustração: múltiplos tratamentos, buscas malsucedidas por soluções, e, muitas vezes, automedicação.

Isso pode levar a diagnósticos equivocados de “corrimento vaginal de repetição”, que acabam impactando negativamente a saúde emocional, sexual e até os relacionamentos das pacientes.
O uso de múltiplas medicações (por vezes, equivocadas) leva à perda dos lactobacilos, comprometendo a flora vaginal. Isso aumenta a vulnerabilidade a infecções sexualmente transmissíveis (ISTs).
Além disso, a paciente começa a trocar de médico com frequência porque perde a confiança em todos. Muitas vezes, ela também passa a buscar tratamentos alternativos para o corrimento vaginal que não têm comprovação científica, na tentativa de resolver o problema.
Por isso, o passo básico para um diagnóstico correto é o exame microscópico direto do corrimento vaginal. O tratamento ideal só é possível quando se conhece com precisão a causa do problema.
Vaginose bacteriana
A vaginose bacteriana é um desequilíbrio da microbiota vaginal caracterizado pela queda acentuada dos lactobacilos e pelo aumento expressivo de bactérias dos grupos anaeróbias e Gram negativas.
A vaginose bacteriana está ligada à prática sexual, mas não é considerada uma infecção sexualmente transmissível (IST).
É a principal causa de corrimento em mulheres em idade fértil. Porém, em 50-70% dos casos, as mulheres não apresentam nenhum sintoma.
Sintomas da vaginose bacteriana
Os sintomas mais comuns incluem um corrimento vaginal fino e homogêneo, acinzentado ou branco, e um cheiro forte e desagradável na região íntima. O odor pode piorar depois do contato com sêmen ou durante o período menstrual.
Complicações da vaginose bacteriana
A vaginose bacteriana pode causar complicações sérias, mesmo em mulheres que não têm sintomas.
Ela enfraquece a barreira protetora da vagina, aumentando o risco de infecção por HPV e outras infecções sexualmente transmissíveis (ISTs).
Além disso, pode levar a problemas como:
- infecções após cirurgias
- doença inflamatória pélvica (DIP)
- infertilidade
- infecções urinárias recorrentes
- complicações após procedimentos ginecológicos

Em mulheres grávidas, a vaginose pode estar relacionada a:
- risco de abortamento
- ruptura precoce da bolsa
- trabalho de parto prematuro
- infecções após o parto

Tratamento da vaginose bacteriana
O tratamento da vaginose bacteriana é feito com antibióticos, em forma de gel vaginal ou comprimidos orais.
Vaginose bacteriana recorrente
Quando a vaginose bacteriana acontece 3 ou mais vezes ao ano, ela é considerada recorrente. Nesses casos, é essencial ter um diagnóstico preciso e acompanhar a cura com exames microscópicos.
A condição está associada à formação de um biofilme, que dificulta o tratamento.
Biofilme é uma comunidade de bactérias que se agrupam muito próximas umas das outras, formando uma camada resistente sobre a superfície da vagina. Essa camada é como uma barreira que protege as bactérias dos medicamentos e das defesas naturais do corpo.
Fatores de risco para a vaginose bacteriana recorrente
Diversos fatores favorecem a recorrência da vaginose bacteriana:
- Prática sexual: Relações sem preservativo (com sêmen na vagina) e múltiplos parceiros sexuais, sejam homens ou mulheres, podem facilitar a transmissão de bactérias.
- Tabagismo: O cigarro gera estresse no organismo, contribuindo para o desequilíbrio da flora vaginal.
- DIU: Ainda em debate, muitas mulheres têm instabilidade na flora vaginal após colocar o DIU.

Tratamento da vaginose bacteriana recorrente
O tratamento da vaginose bacteriana recorrente foca em quebrar o biofilme para que os antibióticos funcionem melhor.
Após o tratamento inicial, é importante confirmar a cura antes de começar a fase de manutenção, que dura pelo menos 16 semanas.
Além disso, é necessário acompanhar regularmente a saúde vaginal, com controles a cada 6 semanas por um período de 6 a 12 meses, com a microscopia.
Dicas para prevenir novas crises:
- Use preservativos durante as relações.
- Evite fumar.
- Siga rigorosamente o tratamento e os retornos médicos para controle da saúde vaginal.
Candidíase
A candidíase é uma causa de corrimento vaginal caracterizada por uma infecção por fungos. Essa infecção é causada principalmente por Candida albicans, mas também pode ser causada por outros tipos de Candida (Candida não albicans).
A Candida pode se apresentar de duas formas: uma em que o fungo apenas se multiplica na região, chamada de “colonização“, e outra em que ele invade os tecidos, chamada de “forma invasora“.
Desta forma, a Candida pode estar presente de forma natural no corpo humano, mas, em algumas situações, pode se tornar um problema.
Sintomas da candidíase
Os principais sintomas da candidíase são:
- Coceira na região da vulva e da vagina
- Corrimento vaginal branco, parecido com leite coalhado
- Dor ao urinar e durante a relação sexual
- Ardência e vermelhidão na vulva
- A coceira intensa pode causar lesões na pele, deixando a vulva machucada e com fissuras.

Fatores de risco para a candidíase
Diversos fatores aumentam o risco de candidíase, tais como:
- Gravidez.
- Uso de antibióticos: Eles podem eliminar as bactérias boas que protegem a vagina, permitindo que o fungo cresça mais.
- Problemas hormonais: Podem facilitar a proliferação do fungo.
- Sistema imunológico enfraquecido: Pessoas que fazem tratamento com remédios que reduzem a imunidade (como corticoides) ou que passaram por transplantes têm mais chances de desenvolver candidíase.

Classificação da candidíase
A candidíase pode ser classificada em “não complicada” e “complicada”.
Candidíase não complicada:
- Acontece em até 2 episódios por ano.
- Os sintomas são leves ou moderados.
- Causada principalmente pela Cândida albicans.
- Afeta pessoas com sistema imunológico saudável.
Candidíase complicada
A candidíase complicada feta cerca de 8% das mulheres com candidíase. Para ser classificada como complicada, a candidíase vaginal precisa de pelo menos um dos seguintes critérios:
- Acontece 3 ou mais vezes por ano.
- Os sintomas são mais intensos.
- Causada por Cândidas não albicans.
- Acomete pessoas imunossuprimidas.
- Acomete gestantes.
Diagnóstico da candidíase
O diagnóstico da candidíase é feito por meio do exame microscópico da secreção vaginal, que permite observar a presença do fungo.
Tratamento da candidíase não complicada
O tratamento da candidíase não complicada é feito com medicamentos antifúngicos, que podem ser tomados por via oral ou aplicados diretamente na vagina.
Candidíase complicada
A candidíase complicada pode ser mais difícil de tratar e depende de alguns fatores:
- Do fungo: A gravidade da infecção pode variar de acordo com a força do fungo (virulência), o tipo de Cândida (cepa) e a resistência do fungo aos medicamentos.
- Do hospedeiro: Fatores como genética, hábitos pessoais de higiene, sistema imunológico e a saúde da microbiota vaginal (o conjunto de microrganismos que vivem na região vaginal) influenciam o desenvolvimento da infecção.
Fatores que aumentam o risco de candidíase complicada
Alguns fatores aumentam o risco de uma mulher ter candidíase complicada:
- Atopia: Tendência a ter reações alérgicas.
- Hipersensibilidade: Reações a substâncias como sêmen ou produtos vaginais.
- Sexo frequente (mais de 4 vezes por semana): O sêmen tem substâncias que podem modificar a microbiota vaginal.
- Gravidez.
- Diabetes descontrolado.
- Uso de antibióticos: Eles podem matar as bactérias boas da vagina, permitindo que o fungo cresça.
- Sistema imunológico enfraquecido: Pessoas com doenças ou em tratamento que diminuem a imunidade (como após transplantes ou uso de medicamentos imunossupressores) têm mais risco.
- Dispositivo intrauterino (DIU): O mecanismo exato não é totalmente claro, mas o DIU pode aumentar o risco de candidíase.
- Fatores genéticos: Algumas pessoas têm predisposição genética para desenvolver candidíase com mais facilidade.
Tratamento e controle da candidíase de repetição
O manejo da candidíase de repetição se baseia em três passos:
- Terapia de remissão: O tratamento com antifúngicos deve ser mais longo e intensivo para evitar que a infecção volte.
- Controle precoce da cura: Antes de começar o tratamento preventivo, é importante garantir que a infecção tenha sido completamente curada.
- Prevenção de novas infecções (profilaxia): O tratamento preventivo pode durar até 6 meses para evitar recorrências
Mas atenção: quando a candididíase é causada por Candida não albicans, o tratamento deve ser mais direcionado e específico.
Vaginose citolítica
A vaginose citolítica é um tipo de corrimento vaginal causado pelo excesso de lactobacilos na vagina, levando à destruição excessiva de células de revestimento da vagina e a um aumento da acidez vaginal.
Sintomas da vaginose citolítica
Os sintomas da vaginose citolítica são muito semelhantes aos da candidíase:
- corrimento vaginal branco
- coceira
- ardência
Estes sintomas ocorrem antes da menstruação.

Tratamento da vaginose citolítica
O tratamento da vaginose citolítica consiste em reduzir a acidez vaginal, restaurando o equilíbrio vaginal através da redução do número de lactobacilos.
Tricomoníase
A tricomoníase é uma infecção causada pelo Trichomonas vaginalis, um protozoário, que pode causar corrimento vaginal.
Esta é uma infecção que, na maioria das vezes, não apresenta sintomas ou tem sintomas muito leves (em 70-85% dos casos). Quando não tratada, pode durar de meses a até anos.
Ela é uma infecção sexualmente transmissível (IST) e aumenta a vulnerabilidade a outras ISTs.
Complicações da tricomoníase
A tricomoníase pode causar diversas complicações:
- Complicações durante a gravidez: Como parto prematuro e rompimento prematuro das membranas.
- Complicações ginecológicas: Doença inflamatória pélvica, infertilidade, infecções urinárias recorrentes, complicações pós-procedimentos ginecológicos.
- Alterações no espermograma: Pode afetar a fertilidade masculina.
A infecção coloniza o trato urogenital de homens e mulheres e é transmitida através do contato com fluidos corporais ou objetos contaminados (fômites).
É comum que mulheres com tricomoníase também apresentem vaginose bacteriana ao mesmo tempo.
Sintomas da tricomoníase
- Corrimento vaginal abundante e de cor amarelada ou esverdeada, com odor desagradável (presente em 20% dos casos)
- Coceira na região vaginal
- Dor ao urinar e durante a relação sexual

Diagnóstico da tricomoníase
O diagnóstico é feito através do exame microscópico do corrimento vaginal.
Tratamento da tricomoníase
- Como a tricomoníase frequentemente apresenta reservatórios extravaginais, o tratamento é sempre feito com medicamentos orais.
- É importante evitar o contato sexual até que tanto a pessoa infectada quanto seu parceiro sejam tratados.
- É recomendado realizar testes para outras ISTs, como HIV, sífilis, gonorreia e clamídia.
- A reinfecção é comum, por isso, todas as mulheres devem ser testadas novamente menos de 3 meses após o tratamento, mesmo que seus parceiros sexuais também tenham sido tratados.
Recorrência da tricomoníase
A recorrência da tricomoniase é comum. As possíveis causas para isso ocorrer são:
- Reinfecção: A mais comum, quando a pessoa se infecta novamente.
- Falha no tratamento: O medicamento pode não ter funcionado devido à resistência do microrganismo.
- Não adesão ao tratamento: Quando o tratamento não é seguido corretamente.
Vaginite aeróbia
A vaginite aeróbia ocorre quando a flora normal da vagina, composta principalmente por lactobacilos, é substituída por bactérias do tipo cocos, com presença de células inflamatórias (polimorfonucleares).
Ela representa de 4 a 25% das infecções vaginais e pode ser uma causa de corrimento vaginal de repetição, especialmente quando o diagnóstico inicial não foi feito corretamente e o tratamento foi inadequado.
É uma condição pouco conhecida e difícil de diagnosticar.
Características clínicas importantes:
- Corrimento vaginal em grande quantidade: De coloração amarelada ou amarelo-esverdeada, com odor desagradável.
- Inflamação e atrofia vaginal: Os sintomas podem variar de intensidade.
- Substituição da flora vaginal normal (lactobacilos) por bactérias aeróbias.
Essa condição está associada a:
- aumento da biovulnerabilidade: maior risco de outras infecções vaginais (como vaginose bacteriana e candidíase)
- complicações durante a gravidez (como parto prematuro, rompimento prematuro das membranas e infecções fetais)
- persistência do HPV e progressão para lesões cervicais.
Sintomas da vaginite aeróbia
Os principais sintomas da vaginite aeróbia são:
- Corrimento vaginal abundante, homogêneo e purulento, de cor amarelada ou amarelo-esverdeada, geralmente com um odor desagradável.
- Dor durante a relação sexual (dispareunia) e coceira intermitente na vulva e vagina.
- Ardência e queimação na região vaginal.
- Vermelhidão na vulva e vagina, com mucosa sensível, podendo apresentar pontos de sangramento e pequenas lesões superficiais.
- Alterações no colo do útero, com erosões, aumento da vermelhidão e pontos de sangramento dispersos.

Diagnóstico da vaginite aeróbia
A confirmação do diagnóstico é feita por meio de exame microscópico do corrimento vaginal.
Tratamento da vaginite aeróbia
O tratamento da vaginite aeróbia é feito da seguinte maneira:
- Antibióticos: Podem ser aplicados localmente (vaginais) ou tomados por via oral.
- Casos graves: Podem necessitar de tratamento com corticoides, tanto via oral quanto vaginal.
- Controle de cura: Por meio da microscopia da secreção vaginal. É essencial para garantir a resolução da infecção.
Está sofrendo com corrimento vaginal?
Olá! Sou a Dra. Giulia Cerutti, médica ginecologista. Realizo atendimentos em ginecologia para mulheres de todas as idades.
Atuo na prevenção, no diagnóstico e no tratamento das mais diversas doenças.
Busco dar um atendimento único e que atenda às minhas pacientes de maneira integral. Cuido não somente da sua saúde física, mas também da sua saúde mental. Comigo, você terá participação na decisão de seu tratamento.
Ainda tem dúvidas sobre corrimento vaginal ou precisa de tratamento? Clique no botão abaixo e agende a sua consulta agora mesmo!