O Papilomavírus Humano (HPV) é uma infecção sexualmente transmissível muito comum, mas que pode ter consequências graves se não for acompanhada corretamente.
Ele está presente em cerca de 99% dos casos de câncer do colo do útero e também está relacionado a lesões precursoras e a uma parte dos casos de câncer de vulva e vagina.
Por isso, tratar o HPV é uma etapa essencial na prevenção do câncer ginecológico. O acompanhamento médico especializado permite identificar precocemente as alterações causadas pelo vírus e definir o melhor tratamento para evitar que essas lesões evoluam.
Médica Especialista no Tratamento do HPV em São Paulo
A Dra. Giulia Cerutti é ginecologista especialista em oncologia ginecológica, área da medicina que se dedica à prevenção, diagnóstico e tratamento dos cânceres do aparelho genital feminino, como o câncer de colo do útero, de vagina e de vulva, frequentemente causados pelo HPV.
Com ampla experiência clínica e cirúrgica, a Dra. Giulia realiza tratamentos completos para o HPV, incluindo conização (CAF), laser de CO₂, cauterização e outros procedimentos personalizados conforme cada caso.
Mas o tratamento com a Dra. Giulia vai além do aspecto físico. Ela acredita que superar o HPV é um processo integral, que envolve corpo e mente. Por isso, oferece escuta acolhedora, apoio emocional e orientação contínua, ajudando suas pacientes a se libertarem do medo, da culpa e da vergonha que o diagnóstico pode trazer.
Com mais de 10 anos de experiência médica, a Dra. Giulia é formada pela Universidade Federal do Espírito Santo (UFES) e fez residência em Ginecologia e Obstetrícia no Hospital Pérola Byington, um dos maiores centros de referência em câncer ginecológico do Brasil.
Atualmente, atende em seu consultório localizado na Consolação, em São Paulo – SP, oferecendo um atendimento especializado, humano e focado na recuperação completa da saúde íntima da mulher.

Veja algumas opiniões de pacientes que já se consultaram com a Dra. Giulia:
EXCELENTETrustindex verifica se a fonte original da avaliação é Google. A Dra Giulia foi muito atenciosa e a consulta foi excelente, esclarecendo todas as minhas dúvidas, explicando de forma detalhada sobre tudo e realizando novos exames. E o atendimento diferenciado já começou desde o momento do agendamento, com a Thainá, que foi muito gentil e atenciosa. Parabéns pelo profissionalismo e atendimento humanizado.Publicado emTrustindex verifica se a fonte original da avaliação é Google. A Dra. Giulia é muito atenciosa, tirou todas as minhas dúvidas durante a consulta, fiquei mais de 1 hora em sua sala. Nunca uma médica me deu tanta atenção. Realizei colposcopia em seu consultório e não senti nenhuma dor, foi tranquilo. Eu amei o atendimento! Não largo mais essa médica! 😊Publicado emTrustindex verifica se a fonte original da avaliação é Google. A Dra Giulia é ótima!!! Explica tudo com muita clareza, tato e paciência. Sem contar o Nível de conhecimento e domínio sobre um assunto tão sério e delicado quanto o HPV.Publicado emTrustindex verifica se a fonte original da avaliação é Google. Dra Giulia é uma profissional incrível, muito atenciosa, tira todas as dúvidas, deixa a paciente à vontade...faz questão de explicar tudo muito detalhadamente, atende com excelência! Gratidão... Super recomendo! O atendimento pelo whatsapp também foi perfeito e com muita gentileza, meus agradecimentos à Thainá, super atenciosa....Publicado emTrustindex verifica se a fonte original da avaliação é Google. Dra. Giulia maravilhosa. Super atenciosa e nos deixou super tranquilas em relação ao procedimento. Gostaria também de agradecer a Tainá que nos atendeu super bem, desde o primeiro atendimento, explicando e tirando todas as dúvidas. Super recomendo!Publicado emTrustindex verifica se a fonte original da avaliação é Google. Passei em consulta com a Dra Giulia, e estou muito satisfeita, desde o atendimento telefônico, com a Tainá, que percebeu que meu problema era grave e rapidamente disponibilizou um horário. Quando meu marido e eu chegamos, fomos acolhidos, a Dra nos atendeu no horário, foi muito bom. Sei que meu problema deu mais trabalho do que de costume, mas ninguém deixou de me acolher. Agradeço a vocês e desejo que cresçam muito, cada vez mais. Logo volto para o laser e pretendo ficar acompanhando com a Dra. Mais uma vez, obrigada!Publicado emTrustindex verifica se a fonte original da avaliação é Google. A Dra Giulia é uma GO incrível! Além de ser extremamente competente na sua área de atuação, me deixou muito confortável , foi bastante acolhedora e respondeu a todas as minhas dúvidas! O cuidado vai desde a marcação de consulta, a chegada no consultório e a recepção super acolhedora pela secretária Tainá, o atendimento que considera as questões físicas e subjetivas, até o momento pós-consulta!Publicado emTrustindex verifica se a fonte original da avaliação é Google. Foi a melhor consulta com ginecologista que já fui. Ambiente confortável e sem pressa. Ela explicou o meu caso com muita delicadeza e clareza. Comecei acompanhando pelo Instagram, e de lá, já aprendi muitas coisas! Fiz alguns exames com ela tbm e pretendo continuar o tratamento e consultas de rotina. Nota 10! Que eu tenha a sorte de achar outros especialistas na minha vida como a Dra. Giulia!

O que é o HPV?
O HPV (Papilomavírus Humano) é uma infecção sexualmente transmissível (IST) muito comum, que pode afetar a pele e as mucosas da região genital feminina e também da boca e do ânus.
A transmissão ocorre por contato direto com a pele ou mucosa infectada, durante relações vaginais, orais ou anais, mesmo quando não há penetração completa ou sinais visíveis da infecção.
Existem dezenas de subtipos do HPV, mas os mais conhecidos são os tipos 6, 11, 16 e 18.
- HPV de baixo risco (como os tipos 6 e 11): estão associados principalmente ao surgimento de verrugas genitais, também chamadas de condilomas acuminados.
- HPV de alto risco (como os tipos 16 e 18): podem causar alterações nas células do colo do útero chamadas de Neoplasias Intraepiteliais Cervicais (NIC), que são lesões precursoras do câncer de colo do útero, além de também poderem causar câncer de vagina e de vulva.
O acompanhamento regular com um ginecologista especialista é fundamental para detectar e tratar precocemente as lesões causadas pelo HPV, prevenindo complicações e garantindo a saúde íntima da mulher.
O que acontece com o HPV quando ele entra no nosso corpo?
Quando o HPV entra no organismo, ele pode seguir três caminhos diferentes, dependendo da resposta imunológica de cada pessoa:
- Eliminação espontânea: em grande parte dos casos, o sistema imunológico consegue eliminar o vírus naturalmente, sem necessidade de tratamento.
- Infecção latente: o vírus permanece “adormecido” no organismo, sem causar sintomas ou lesões visíveis, podendo ser reativado futuramente se houver queda da imunidade.
- Infecção ativa com lesões: o HPV pode causar alterações nas células da pele ou das mucosas.
- Os tipos de baixo risco, como o 6 e o 11, formam verrugas genitais (condilomas).
- Os tipos de alto risco, como o 16 e o 18, podem gerar lesões precursoras do câncer de colo do útero, de vagina e de vulva.
O que define qual desses caminhos o vírus seguirá é, principalmente, o estado da imunidade. Um sistema imunológico fortalecido aumenta as chances de o corpo eliminar o HPV de forma espontânea — e é por isso que manter bons hábitos de vida e acompanhamento médico faz tanta diferença no tratamento e na prevenção.
É importante lembrar que o HPV não circula na corrente sanguínea. Ele infecta apenas as camadas superficiais do epitélio — o revestimento do colo do útero, vagina, vulva e região perianal.
Como saber se eu tenho HPV?
O HPV pode estar presente no organismo sem causar sintomas ou lesões visíveis. Isso acontece porque o vírus pode permanecer latente (adormecido) por meses, anos ou até décadas, sem provocar alterações nas células.
Os exames ginecológicos de rotina, como o Papanicolaou e a colposcopia, não detectam o vírus diretamente, e sim as lesões causadas por ele. Por isso, é possível que uma mulher tenha HPV e, mesmo assim, apresente exames normais durante muito tempo.
Para identificar a presença do vírus em si — mesmo quando ele está latente —, são necessários testes de biologia molecular, como:
- PCR (Reação em Cadeia da Polimerase): detecta o DNA do vírus, mostrando se há infecção ativa.
- Captura híbrida: também identifica o material genético do HPV, permitindo saber se o vírus presente é de baixo ou alto risco.
Se o PCR ou a captura híbrida forem positivos, mas o Papanicolaou e a colposcopia estiverem normais, não há necessidade de tratamento. Isso porque, nesses casos, não existe lesão a ser tratada — apenas a presença do vírus, que pode ser eliminada naturalmente pelo sistema imunológico.
Como o HPV é transmitido?
O HPV é transmitido principalmente pelo contato direto com a pele ou mucosas infectadas, especialmente durante relações vaginais, orais ou anais. Isso acontece porque o vírus infecta o epitélio, a camada mais superficial que reveste o colo do útero, a vagina, a vulva e outras regiões genitais.
A transmissão do HPV não ocorre por secreções, e não há comprovação científica de contágio por objetos contaminados (como toalhas, vasos sanitários ou roupas íntimas).
O uso do preservativo diminui cerca de 70% das transmissões do HPV, mas não protege completamente. Isso ocorre porque o vírus pode estar presente em áreas que ficam expostas durante a relação sexual, como:
- lábios e região pubiana;
- base do pênis;
- bolsa escrotal;
- região perineal.
Além da área genital, os mesmos subtipos de HPV também podem infectar a boca, a garganta e o ânus — o que explica a transmissão do vírus por sexo oral e sexo anal.
Manter o acompanhamento ginecológico regular, adotar hábitos que fortaleçam a imunidade e vacinar-se contra o HPV são as formas mais eficazes de reduzir o risco de infecção e suas complicações.
Tratamento do HPV: quais são as opções?
O Papilomavírus Humano (HPV) é uma infecção extremamente comum: estima-se que cerca de 80% das pessoas sexualmente ativas já tenham tido contato com o vírus em algum momento da vida.
Nas mulheres, o HPV pode infectar o colo do útero, a vagina e a vulva; nos homens, o pênis. Além disso, o vírus também pode atingir a boca, a garganta e o ânus, causando verrugas genitais ou, em casos mais graves, lesões precursoras de câncer.
A importância da imunidade no controle do HPV
O sistema imunológico tem papel fundamental na resposta ao vírus. Quando a imunidade está fortalecida, o organismo consegue, em muitos casos, eliminar o HPV naturalmente.
Por outro lado, situações em que a imunidade está comprometida — como em mulheres com HIV sem tratamento ou em uso prolongado de corticóides e imunossupressores — aumentam o risco de o vírus causar e perpetuar lesões.
O que o tratamento do HPV realmente faz
É importante entender que o tratamento do HPV tem como objetivo eliminar as lesões, e não o vírus em si.
Mesmo após o tratamento, o HPV pode permanecer no organismo, podendo reativar-se e causar novas lesões caso a imunidade enfraqueça.
Por isso, o acompanhamento médico regular é essencial para monitorar e intervir precocemente em possíveis recidivas.
Existem diversas opções de tratamento para o HPV, que variam conforme o tipo, a localização e a gravidade das lesões. Entre as mais utilizadas estão:
Tratamento das verrugas genitais causadas pelo HPV
As verrugas genitais (condilomas) são uma das manifestações mais comuns da infecção pelo HPV de baixo risco, especialmente pelos tipos 6 e 11. O tratamento é indicado tanto para eliminar as lesões visíveis quanto para reduzir o risco de transmissão e recidiva.
O tipo de tratamento depende da quantidade, do tamanho e da localização das verrugas. Em casos de lesões pequenas e isoladas, o tratamento pode ser mais simples; já em casos de lesões múltiplas ou extensas, podem ser necessários procedimentos destrutivos locais.
Os procedimentos mais utilizados são:
- Eletrocauterização: técnica que utiliza corrente elétrica para queimar e destruir as verrugas, realizada sob anestesia local.
- Laser de CO₂: procedimento de alta precisão que vaporiza as lesões com mínimo dano aos tecidos saudáveis, proporcionando melhor cicatrização e menor desconforto.
- Alta frequência: método semelhante ao eletrocautério, indicado para lesões maiores ou de difícil acesso, com excelente resultado estético e terapêutico.
Em todos os casos, o tratamento deve ser individualizado e realizado por ginecologista com experiência em HPV, garantindo segurança e resultados mais duradouros.

Além dos procedimentos físicos, também existem tratamentos químicos e tópicos que podem ser utilizados conforme o caso clínico.
- Cauterização química com ácido tricloroacético (ATA): o ácido é aplicado diretamente sobre as verrugas, provocando uma pequena queimadura controlada que leva à destruição do tecido infectado. É um método eficaz, mas que geralmente exige várias sessões até a completa eliminação das lesões.
- Uso de imunomoduladores tópicos: esses medicamentos estimulam a resposta imunológica local, recrutando células de defesa que reconhecem e destroem as células infectadas pelo HPV. São indicados especialmente para verrugas pequenas, múltiplas ou de difícil acesso.
Essas opções podem ser associadas ou alternadas conforme a extensão das lesões, a resposta do organismo ao tratamento e a tolerância da paciente. O acompanhamento médico especializado é essencial para definir qual abordagem é mais segura e eficaz em cada caso.
Tratamento da NIC
Quando falamos em tratamento do HPV, é fundamental entender o que é a NIC, uma das principais lesões que o vírus pode causar no colo do útero.
Veja este vídeo para entender o que é NIC:
NIC significa Neoplasia Intraepitelial Cervical — e cada parte desse nome explica um aspecto importante da doença:
- Neoplasia: é o nome dado à proliferação anormal de células. Quando o HPV infecta o colo do útero, ele pode provocar mutações celulares que fazem essas células se multiplicarem de forma descontrolada.
- Intraepitelial: significa que a alteração está restrita ao epitélio, ou seja, à camada mais superficial do colo do útero.
- Cervical: refere-se ao colo do útero, a parte inferior do útero que se comunica com a vagina.
Em resumo, a NIC é uma lesão precursora do câncer de colo do útero. Enquanto as células alteradas permanecem dentro do epitélio (sem ultrapassá-lo), a lesão ainda não é um câncer, mas pode evoluir se não for tratada adequadamente.
Por isso, o diagnóstico precoce e o acompanhamento com um ginecologista especializado são essenciais para interromper a progressão da doença e preservar a fertilidade e a saúde uterina.
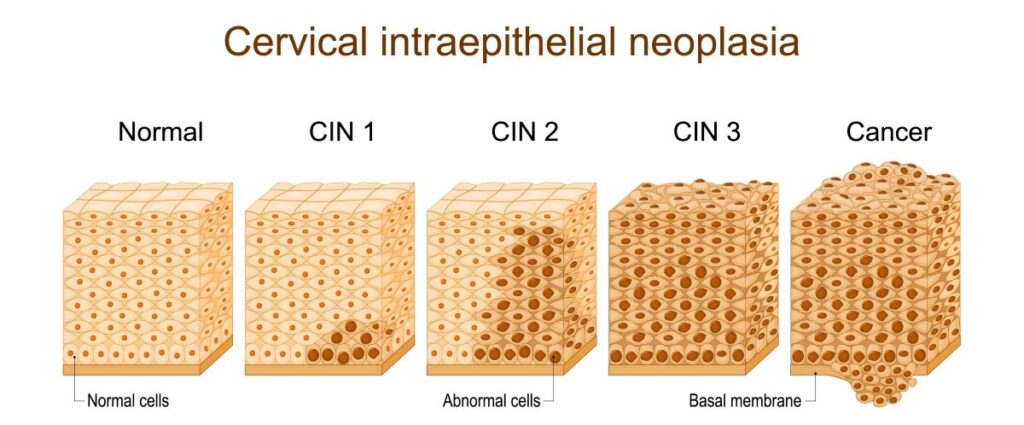
O tratamento da Neoplasia Intraepitelial Cervical (NIC) varia conforme o grau da lesão e a idade da paciente. Em muitos casos, especialmente nas lesões mais leves, o corpo consegue eliminar o vírus e reverter as alterações sem necessidade de intervenção cirúrgica.
NIC I — Lesão de baixo grau
A NIC I representa uma lesão leve e, na maioria das vezes, regride espontaneamente.
- A conduta ideal é o acompanhamento a cada seis meses (conduta expectante), com exames periódicos como o Papanicolaou e a colposcopia.
- Se a lesão persistir por mais de dois anos, o tratamento passa a ser indicado.
NIC II — Lesão de alto grau
- Em mulheres com menos de 25 anos, em alguns casos a NIC II também pode ser apenas acompanhada, já que há boas chances de regressão espontânea.
- Em mulheres acima de 25 anos, o tratamento deve ser feito com a conização (CAF) — um procedimento que remove o fragmento do colo do útero onde está localizada a lesão.
NIC III — Lesão de alto grau
A NIC III é considerada uma lesão de alto grau, com potencial de evolução para o câncer de colo do útero.
- Nesse caso, o tratamento sempre deve ser realizado por meio da conização/CAF, garantindo a remoção completa da área afetada e reduzindo o risco de progressão.
O seguimento regular após o tratamento é essencial para monitorar a cicatrização e detectar precocemente qualquer sinal de recidiva.
Tratamento da NIV
A NIV, ou Neoplasia Intraepitelial Vulvar, é uma lesão precursora do câncer de vulva. Assim como a NIC é o estágio anterior ao câncer de colo do útero, a NIV pode evoluir para o câncer vulvar se não for diagnosticada e tratada adequadamente.
A NIV pode surgir por infecção pelo HPV ou em decorrência de uma doença inflamatória crônica chamada líquen escleroso.
- Quando está relacionada ao HPV, costuma se manifestar como lesões acastanhadas, espessas e verrucosas, geralmente múltiplas.
- Quando associada ao líquen, tende a ser mais discreta, mas igualmente importante de ser monitorada.
O tratamento da NIV tem como objetivo eliminar completamente as lesões e evitar a progressão para o câncer de vulva. As opções mais utilizadas incluem:
- Laser de CO₂: destrói as lesões de forma precisa, preservando o tecido saudável e proporcionando excelente resultado estético e cicatricial.
- Imunomoduladores tópicos: estimulam o sistema imunológico local a reconhecer e eliminar as células alteradas pelo HPV.
- Remoção cirúrgica: indicada em casos de lesões maiores, resistentes ou suspeitas de transformação maligna, garantindo a análise anatomopatológica do tecido removido.
O acompanhamento com uma ginecologista especializada em oncologia ginecológica é essencial para determinar o melhor método de tratamento e prevenir recorrências.
Tratamento da NIVA
A NIVA, ou Neoplasia Intraepitelial Vaginal, é uma lesão precursora do câncer de vagina, geralmente causada pelo HPV de alto risco. Assim como a NIC e a NIV, ela representa uma alteração celular que, se não for tratada, pode evoluir para um câncer invasivo.
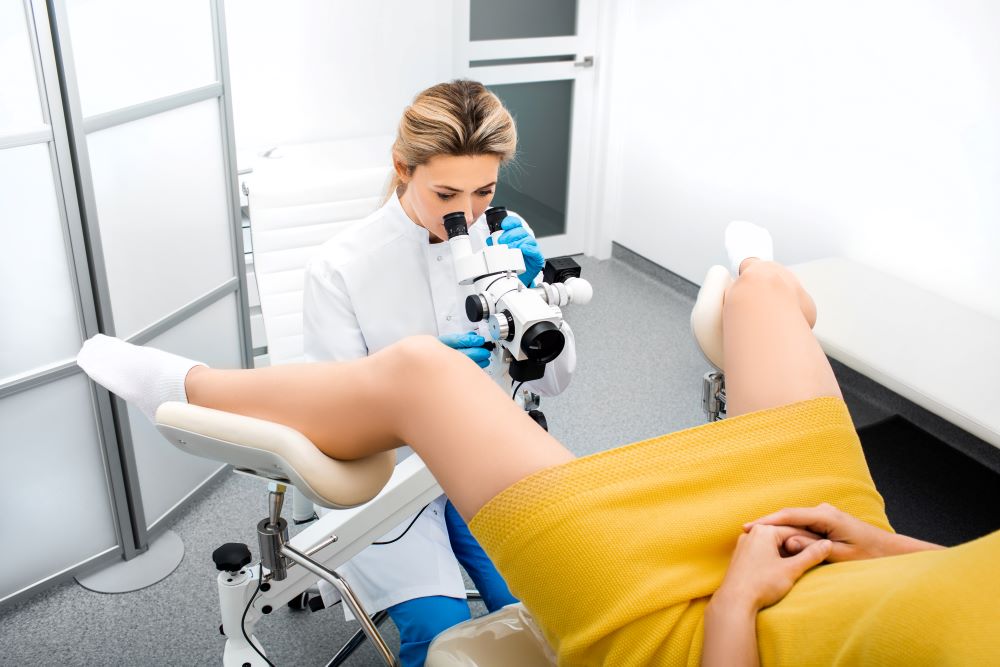
A NIVA é diagnosticada exclusivamente pela colposcopia, um exame que permite visualizar com detalhes o colo do útero e as paredes da vagina.
Durante o exame, o médico utiliza um aparelho semelhante a um binóculo e aplica duas substâncias — o ácido acético e o iodo — que ajudam a destacar as áreas suspeitas.
Se alguma alteração é observada, realiza-se uma biópsia da vagina, e o resultado desse exame confirma o diagnóstico de NIVA.
O tratamento da NIVA depende da extensão e da localização das lesões, e pode ser feito de duas formas principais:
- Laser de CO₂: é o tratamento mais utilizado. O laser atua com alta precisão, removendo apenas as camadas necessárias do tecido vaginal, o que reduz o risco de fibroses, aderências e úlceras.
- Imunomoduladores tópicos: estimulam as células de defesa locais a combater as células alteradas pelo HPV. Entre os possíveis efeitos colaterais estão febre leve, dor no corpo, dor de cabeça e mal-estar, que costumam ser temporários.
O acompanhamento com uma ginecologista especialista em oncologia ginecológica e HPV é fundamental para definir a melhor conduta e garantir um tratamento seguro, eficaz e com menor risco de recorrência.
Como eliminar o HPV do organismo?
Muitas mulheres buscam saber como eliminar o HPV do organismo, mas o mais importante é entender que o objetivo principal do tratamento não é “acabar com o vírus”, e sim evitar que ele cause lesões.
O HPV pode permanecer latente no corpo por meses, anos ou até décadas — e, enquanto não provoca alterações nas células, não representa risco à saúde. Por isso, a prioridade deve ser manter o vírus inativo e impedir a formação de lesões.
O sistema imunológico tem um papel essencial no controle e na eliminação natural do vírus. Quando a imunidade está fortalecida, o corpo consegue neutralizar o HPV e impedir sua multiplicação.
Para ajudar o organismo nesse processo, algumas medidas simples e eficazes fazem toda a diferença:
- Mantenha uma alimentação saudável e equilibrada, rica em frutas, verduras, proteínas e boas fontes de vitaminas e minerais.
- Pratique atividade física regularmente, pois o exercício reduz os níveis de cortisol — hormônio que, em excesso, enfraquece o sistema imunológico.
- Durma bem. O sono adequado e de qualidade ajuda a regular o metabolismo e mantém o equilíbrio hormonal.
- Pare de fumar. O tabagismo é um dos fatores que mais dificultam a eliminação do HPV e aumentam o risco de recidiva.
- Reduza o consumo de álcool. O álcool em excesso prejudica o fígado e diminui a eficiência do sistema imune.
- Reponha vitaminas quando houver deficiência. A suplementação só é necessária se confirmada por exames — o uso de multivitamínicos sem necessidade não traz benefícios.
Cuidar da imunidade é, portanto, a principal forma de ajudar o corpo a eliminar o HPV naturalmente e prevenir o surgimento de novas lesões.

Tratamento de condições associadas ao HPV
Para que o tratamento do HPV seja realmente eficaz, é fundamental cuidar da saúde íntima e geral como um todo.
Existem algumas condições ginecológicas e sistêmicas que favorecem a infecção pelo vírus e aumentam o risco de ele causar lesões.
- Vaginose bacteriana: é um desequilíbrio da flora vaginal causado por bactérias como Gardnerella vaginalis e Mobiluncus spp..
Essa condição aumenta o pH vaginal (reduz a acidez), o que facilita a aderência e a persistência do HPV. - Outras infecções sexualmente transmissíveis (ISTs): clamídia, gonorreia, herpes genital, tricomoníase e sífilis são exemplos de infecções que causam inflamação local e fragilizam as defesas da mucosa vaginal, tornando mais fácil a ação do HPV.
Por isso, é essencial que todas as infecções associadas sejam tratadas em conjunto, garantindo a recuperação completa do ambiente vaginal e reduzindo o risco de recorrências.

Além das infecções ginecológicas, algumas doenças e situações clínicas comprometem a imunidade e dificultam a eliminação do vírus:
- Estresse, ansiedade e depressão: o excesso de cortisol gerado por essas condições enfraquece o sistema imunológico e dificulta a cicatrização das lesões.
- Diabetes: altera a resposta imunológica e favorece infecções de repetição.
- Infecção pelo HIV: reduz as células de defesa do organismo, aumentando a chance de persistência e progressão das lesões causadas pelo HPV.
Tratar essas condições — junto com a fortalecimento da imunidade e acompanhamento ginecológico regular — é essencial para que o tratamento do HPV tenha sucesso duradouro.
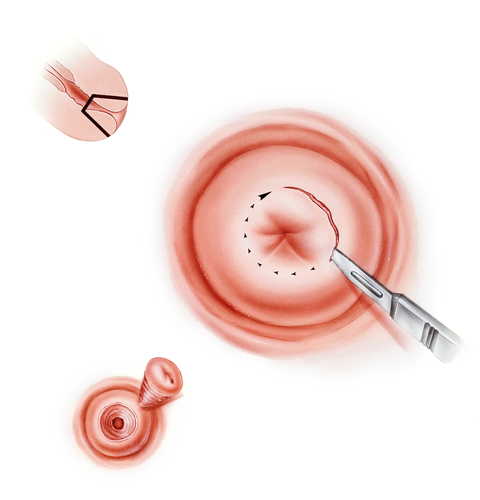
Tratamento do HPV com conização/CAF
Quando o HPV causa lesões de alto grau no colo do útero, como a NIC II e a NIC III, o tratamento indicado é a conização, frequentemente realizada pela técnica de Cirurgia de Alta Frequência (CAF).
A conização é um procedimento cirúrgico em que se remove um pequeno fragmento em formato de cone do colo do útero. Esse fragmento contém a área onde estão as células alteradas causadas pelo HPV.
O objetivo é eliminar completamente a lesão e, ao mesmo tempo, preservar o restante do colo e a fertilidade da paciente.
O que é CAF
A CAF, ou Cirurgia de Alta Frequência, é uma técnica que utiliza corrente elétrica controlada para cortar e cauterizar o tecido.
Ela é muito precisa e pouco invasiva, proporcionando excelente cicatrização, menor sangramento e recuperação mais rápida.
Em resumo:
🔹 Conização é o procedimento cirúrgico.
🔹 CAF é a técnica utilizada para realizar a conização.
O material retirado durante a cirurgia é sempre enviado para análise anatomopatológica, confirmando se toda a lesão foi removida e descartando qualquer sinal de invasão tumoral.
O acompanhamento pós-operatório é fundamental para garantir uma boa cicatrização e evitar recidivas, especialmente em pacientes com infecção persistente pelo HPV.
Laser de CO2 no tratamento do HPV
O laser de CO₂ é uma das tecnologias mais eficazes e precisas no tratamento das lesões causadas pelo HPV, especialmente nas verrugas genitais, lesões vaginais (NIVA) e vulvares (NIV), além de casos de NIC I persistente.
Como o laser de CO₂ atua
A grande vantagem do laser de CO₂ é a sua alta precisão.
Ele atinge apenas as áreas lesionadas pelo HPV, sem danificar os tecidos saudáveis ao redor. Isso torna o procedimento mais seguro, menos doloroso e com excelente resultado estético.
Além disso, o laser atua de forma superficial e controlada, o que evita:
- formação de fibroses e aderências;
- ulcerações;
- e cicatrizes visíveis.
Essas características fazem do laser de CO₂ uma opção ideal para áreas delicadas, como a vulva e a vagina, onde a preservação do tecido saudável é fundamental.
Benefícios do laser de CO₂ no tratamento do HPV
- Precisão cirúrgica milimétrica.
- Melhor resultado estético e funcional.
- Recuperação mais rápida e confortável.
- Menor risco de recidiva das lesões.
O procedimento deve ser realizado por uma ginecologista com experiência em laserterapia e oncologia ginecológica, garantindo segurança e resultados duradouros.
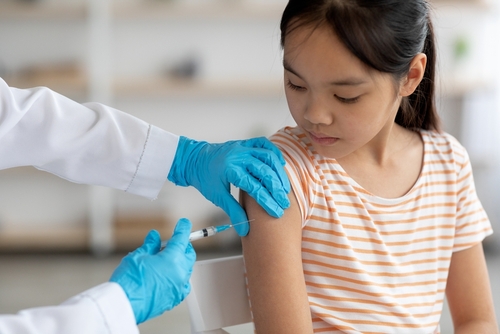
Vacina para HPV: prevenção é parte do tratamento
Quando falamos em tratamento do HPV, é essencial também destacar a prevenção — e a principal forma de se proteger contra o vírus é por meio da vacinação.
Atualmente, existem duas vacinas contra o HPV disponíveis no Brasil: a tetravalente e a nonavalente. Ambas ajudam a prevenir infecções pelos tipos de HPV mais relacionados a verrugas genitais e ao câncer do colo do útero.
A vacina tetravalente protege contra os subtipos 6, 11, 16 e 18 do HPV — responsáveis por cerca de 70% dos casos de câncer do colo do útero e pela maioria das verrugas genitais.
Ela é oferecida gratuitamente pelo Sistema Único de Saúde (SUS) para os seguintes grupos:
- Meninas e meninos de 9 a 14 anos, atualmente em esquema de dose única.
- Pessoas imunossuprimidas (vivendo com HIV, transplantadas, em quimioterapia ou uso de imunossupressores), vítimas de violência sexual e usuárias de PrEP (profilaxia pré-exposição ao HIV), entre 9 e 45 anos, no esquema de três doses.
A vacinação nessa fase da vida é altamente eficaz, pois o ideal é tomar a vacina antes do início da vida sexual, quando ainda não houve contato com o vírus.
A vacina nonavalente é a versão mais completa disponível atualmente. Ela protege contra nove subtipos do HPV: 6, 11, 16, 18, 31, 33, 45, 52 e 58 — ampliando significativamente a cobertura em relação à vacina tetravalente.
Com isso, a vacina nonavalente é capaz de prevenir cerca de 90% dos casos de câncer de colo do útero, além de reduzir também o risco de outros tipos de câncer relacionados ao HPV, como os de vagina, vulva, ânus e orofaringe.
Essa vacina está disponível apenas na rede privada, e é indicada para pessoas entre 9 e 45 anos de idade.
Posso tomar a nonavalente mesmo já tendo tomado a tetravalente?
Sim. Se você já recebeu a vacina tetravalente e deseja ampliar a sua proteção, é possível tomar a vacina nonavalente — desde que seja respeitado um intervalo mínimo de um ano entre a última dose da tetravalente e a primeira dose da nonavalente.
A vacinação é uma das formas mais eficazes de prevenção do HPV e deve ser vista como parte do cuidado integral com a saúde íntima, mesmo para quem já teve contato com o vírus.
Vale a pena tomar a vacina contra o HPV mesmo após ter o vírus?
Sim! Mesmo quem já teve HPV ou lesões causadas pelo vírus ainda deve tomar a vacina. Isso porque ela oferece proteção adicional e reduz o risco de novas infecções e recidivas.
Veja por que a vacinação continua sendo importante:
- Protege contra vários subtipos:
A vacina abrange diversos tipos de HPV, inclusive aqueles pelos quais você ainda não teve contato.
Por exemplo: se você já foi infectada pelo subtipo 31, a vacina nonavalente ainda te protegerá contra outros oito subtipos diferentes. - Evita reinfecção:
O corpo pode eliminar o vírus naturalmente, mas a memória imunológica adquirida pela infecção não é tão duradoura quanto a proteção gerada pela vacina.
Assim, quem já teve HPV pode se reinfectar com o mesmo subtipo — mas não se reinfecta após a vacinação. - Reduz o risco de recidiva:
Se você já teve uma lesão causada pelo HPV, como uma NIC, a vacina ajuda a diminuir a chance de o problema voltar.
⚠️ Importante:
A vacina não trata o HPV ativo, mas é uma forma poderosa de prevenção contra novas infecções e lesões graves causadas pelo vírus.
Escolha do método contraceptivo em quem tem HPV
O método contraceptivo escolhido não trata o HPV diretamente, mas pode influenciar o curso da infecção.
Enquanto alguns métodos favorecem a imunidade local e reduzem o risco de lesões, outros podem aumentar a suscetibilidade do colo do útero ao vírus.
DIU (hormonal e não hormonal)
Tanto o DIU hormonal quanto o DIU de cobre (não hormonal) são benéficos para quem tem HPV.
O fio do DIU estimula a resposta imunológica local, ativando as células de defesa do colo do útero e ajudando a manter o vírus sob controle.
Camisinha
O uso do preservativo continua sendo fundamental — inclusive para quem já tem HPV.
Além de reduzir o risco de novas infecções pelo vírus, a camisinha protege contra outras ISTs, como clamídia e gonorreia, que podem facilitar o aparecimento de lesões causadas pelo HPV.

Métodos hormonais combinados (com estrogênio)
Os métodos combinados, que contêm estrogênio e progesterona, podem aumentar o risco de o HPV causar lesões no colo do útero.
Isso ocorre porque o estrogênio “expõe” células do colo do útero que normalmente ficam protegidas — e essas células são mais suscetíveis à infecção e às alterações provocadas pelo HPV.
Métodos combinados incluem:
- pílulas combinadas,
- adesivo hormonal,
- injeção mensal,
- anel vaginal.
Métodos com progesterona isolada
Os métodos que contêm apenas progesterona são considerados neutros: não trazem benefícios diretos, mas também não aumentam o risco de lesões.
Exemplos:
- pílula de progesterona isolada,
- injeção trimestral,
- implante subdérmico (Implanon®).
Atenção:
O uso de métodos hormonais combinados não é contraindicado para quem tem HPV.
O ideal é conversar com o seu ginecologista para avaliar o seu caso e, se necessário, ajustar o método contraceptivo mais adequado ao seu perfil hormonal e imunológico.
Acompanhamento após tratamento do HPV
O tratamento do HPV tem como objetivo eliminar as lesões causadas pelo vírus, e não o vírus em si.
Por isso, mesmo após o tratamento, o HPV pode permanecer latente no organismo — e, em alguns casos, as lesões podem voltar.
Recidiva de verrugas genitais
É comum o reaparecimento de verrugas após o tratamento.
Embora causem desconforto e preocupação estética, as verrugas genitais são lesões benignas e não se transformam em câncer.
O acompanhamento regular é importante para tratar rapidamente qualquer recidiva e reduzir o impacto emocional que ela possa causar.
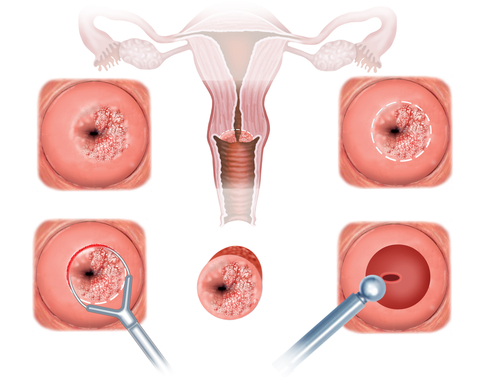
Acompanhamento das neoplasias intraepiteliais (NIC)
Já as lesões de alto grau (NIC II e III) exigem um acompanhamento rigoroso após o tratamento.
Quando é realizada uma conização (CAF), o material removido é enviado para análise anatomopatológica. O patologista avalia se as margens da peça — os “bordos” do tecido retirado — estão livres ou comprometidas pela lesão.
O seguimento deve ser feito da seguinte forma:
- Margens livres ou com NIC I:
acompanhamento com Papanicolaou (com ou sem colposcopia) a cada 6 meses por 1 ano. - Margens comprometidas por NIC II ou NIC III:
acompanhamento com Papanicolaou e colposcopia a cada 6 meses por 2 anos.
Esse cuidado é fundamental porque permite detectar precocemente qualquer recidiva, garantindo que as lesões sejam tratadas antes que evoluam para algo mais grave.
Lembre-se:
O acompanhamento após o tratamento do HPV é uma das etapas mais importantes da prevenção do câncer do colo do útero.
Afinal, HPV tem cura?
Sim, o HPV tem cura — tanto as lesões causadas pelo vírus quanto o vírus em si podem ser eliminados.
É importante lembrar que, quando falamos em tratamento do HPV, estamos nos referindo principalmente ao tratamento das lesões, e não à eliminação direta do vírus.
Essas lesões, sejam verrugas genitais, NIC, NIV ou NIVA, têm cura e podem ser completamente tratadas com os procedimentos adequados.
O corpo pode eliminar o HPV naturalmente
Na maioria das pessoas, o sistema imunológico é capaz de eliminar o HPV sozinho, sem necessidade de medicações específicas.
No entanto, não existe um remédio que elimine o vírus diretamente — o que faz a diferença é a força da imunidade e o acompanhamento médico regular para garantir que não surjam lesões.
Por isso, mesmo após o diagnóstico, é fundamental seguir o tratamento indicado, manter hábitos saudáveis e realizar os exames de controle.
Em resumo:
- As lesões causadas pelo HPV têm cura.
- O vírus também pode ser eliminado naturalmente pelo corpo.
- E o acompanhamento com uma ginecologista especialista é o que garante a prevenção de complicações e o sucesso do tratamento.
Precisa de tratamento do HPV?
Olá! Sou a Dra. Giulia Cerutti, médica ginecologista especializada em oncologia ginecológica, com foco na prevenção, diagnóstico e tratamento do HPV e de outras doenças ginecológicas.
Atendo mulheres de todas as idades, oferecendo um cuidado completo — que vai muito além do tratamento físico.
Durante as consultas, avalio não apenas a saúde íntima e hormonal, mas também o equilíbrio emocional e o bem-estar geral da paciente.
Meu objetivo é proporcionar um atendimento humano, seguro e acolhedor, no qual você participa das decisões sobre o seu tratamento, entendendo cada etapa com clareza e confiança.
Se você recebeu o diagnóstico de HPV, tem dúvidas sobre exames, lesões ou vacinas, saiba que há tratamento — e que você não está sozinha nesse processo.
Atendo em consultório na Consolação, em São Paulo – SP.
Agende sua consulta e venha cuidar da sua saúde com acolhimento e segurança.
Quer me conhecer melhor? Clique aqui para saber o que pacientes reais falam sobre mim!

Veja este vídeo relacionado ao tratamento do HPV:
Mais informações: Manual MSD
Você também pode se interessar por:
Tratamento para verrugas genitais
É possível ter uma vida normal com HPV?
Como ocorre a transmissão do HPV?
Teste do HPV veio positivo! E agora?
O que é ferida no colo do útero?
Imagens meramente ilustrativas (Banco de imagens: Shutterstock)